La cesárea es el nacimiento del bebé mediante una incisión quirúrgica (corte) en el abdomen (panza) y útero (matriz).
Es posible que la cesárea sea una opción más segura que el parto vaginal si usted o su bebé tiene ciertos problemas antes o durante el trabajo de parto.
También es posible que usted y su médico planeen una cesárea por anticipado. O quizás usted necesite una cesárea de emergencia (no planeada) por una situación perjudicial que sucedió durante el embarazo.
La cesárea es una operación mayor y sólo debe someterse a este procedimiento si su salud o la de su bebé está en peligro. Es posible que su médico le sugiera tener una cesárea con motivo
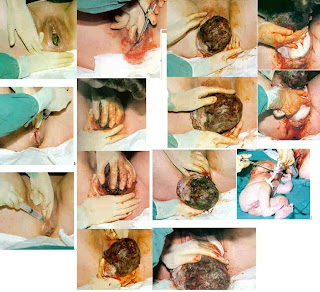
¿Qué es una cesárea? Una cesárea es el parto de un bebé en el que es necesario realizar incisiones en la pared abdominal y en el útero de la madre. Generalmente considerado como una operación segura, los partos por cesárea tienen más riesgos que los partos vaginales ya que en estos hay menos riesgos de infección o de sangrado severo que en las cesáreas. Además, cuando el bebé nace con un parto vaginal, usted puede recuperarse más rápidamente y regresar a casa mucho antes. ¿Quién realiza los partos por cesárea? Los partos por cesárea son realizados por obstetras (doctores expertos en el cuidado de las mujeres embarazadas antes, durante y después del parto) y algunos médicos de cabecera. Aunque cada vez más mujeres eligen comadronas para traer al mundo a sus bebés, las comadronas con cualquie r tipo de licencia no pueden realizar partos por cesárea.
r tipo de licencia no pueden realizar partos por cesárea.
¿Por qué se realizan lo partos por cesárea?
Algunos partos por cesárea se planifican con anticipación si el doctor está al tanto de ciertos factores que pueden significar riesgos en un parto vaginal. Esto quiere decir que algunas mujeres saben con antelación que tendrán un parto por cesárea y pueden programar el día de nacimiento de sus bebés con anticipación. Esto les permite prepararse emocionalmente y mentalmente para el nacimiento del bebé– lo cual puede ayudar a aminorar los sentimientos de decepción que algunas madres sienten al no poder tener un parto vaginal.
¿Cómo se realiza un parto por cesárea?
Pensar en tener que operarse puede preocupar a muchas mujeres. A continuación resumimos lo que ocurre durante un parto por cesárea de acuerdo con el Colegio Americano de Obstetras y Ginecólogos (American College of Obstetricians and Gynecologists (ACOG)). Puede que su ayudante en el parto esté a su lado, vestido con una mascarilla y bata de operación durante todo el parto (puede que no se permita que la pareja de la madre la acompañe durante la operación por cesárea). Antes de que comience el proceso, el anestesiólogo conversará con usted sobre sus opciones. Cuando se prepare para el nacimiento, usted probablemente observará: Varios monitores cerca de usted para que su ritmo cardíaco, respiración y presión arterial sean vigilados por el personal médico. Su boca y nariz estarán cubiertas con una máscara de oxígeno o mediante un tubo colocado en sus fosas nasales para proporcionarle oxígeno. Un catéter (un tubo delgado) insertado en su vejiga a través de la uretra (que puede que sea incómodo cuando al introducirlo en el cuerpo pero no debe ser doloroso).
¿Qué molestias sentirá?
Durante el parto por cesárea no sentirá ningún dolor, aunque si sentirá ciertas molestias semejantes a presión o estiramientos. Con un parto por cesárea debidamente planificado, el anestesiólogo le dará la opción de permanecer inconsciente (“o dormida”) durante el parto bajo anestesia general o despierta y simplemente dormida de la cintura para abajo mediante anestesia local (una inyección epidural y bloqueador de la espina dorsal). Muchas mujeres prefieren estar despiertas cuando sus bebés nacen. Una cortina estará colocada sobre su abdomen durante la operación, pero usted podrá asomarse cuando le traigan a su bebé segundos después de que sea extraído de su vientre. Sin embargo, las mujeres que necesitan una cesárea por emergencia ocasionalmente requieren anestesia general y permanecen inconscientes durante el parto, no recuerdan lo ocurrido y no sienten ningún dolor.
¿Cuáles son los riengo ?
Hoy en día, las cesáreas son procedimientos seguros para ambos, la madre y el bebé. Sin embargo, como ocurre con cualquier tipo de operación, existen ciertos riesgos. En el caso de las cesáreas estos son: Incremento del sangrado (lo cual puede, aunque raramente, necesitar una transfusión sanguínea). Infecciones (generalmente se recetan antibióticos para prevenir infecciones). Lesiones en el intestino o la vejiga. Reacciones a medicamentos. Coágulos sanguíneos. muerte (raramente). los riesgos?posible daño al bebé. Cierto tipo de anestesia local utilizada durante los partos por cesárea alcanza al bebé, pero este efecto es mucho menor del que tendría si la madre recibiera anestesia general (la cual seda al bebé y a la madre). Los bebés que nacen por cesárea algunas veces presentan problemas respiratorios después del nacimiento debido a que el parto no ha potenciado la segregación del fluido de sus pulmones.
¿Cómo me sentiré después?
Tal y como ocurre después de todas las operaciones, generalmente hay cierto grado de dolor y molestias después de una cesárea. El período de recuperación también es un poco más largo que con los partos vaginales. Las mujeres que han tenido una cesárea generalmente permanecen en el hospital durante 3 o 4 días y necesitan estar en cama por lo menos un día después de dar a luz.
de los siguientes problemas del embarazo:
- Ya tuvo una cesárea u otras operaciones en el útero.
El bebé es demasiado grande para que pase sin riesgos por la vagina.
El bebé está de nalgas, con los pies primero o en posición transversal (hombros primero). La mejor posición para el bebé es la cabeza primero.
Usted tiene
(el órgano que nutre al bebé en la matriz). Los problemas de placenta pueden causar sangrado peligroso durante el parto vaginal.
El trabajo de parto es demasiado lento o se detiene.
Tiene un prolapso en el cordón umbilical (el cordón umbilical cae hacia la vagina donde corre el riesgo de quedar aplastado o aprisionado durante el parto vaginal).
Usted tiene una infección como el VIH o herpes genital. Algunas infecciones pueden contagiarse al bebé durante el parto vaginal.
Sobre los riesgosLa mayor ía de las mujeres y los bebés están bien después de una cesárea. Pero la cesárea es una operación mayor con riesgos relacionados con la cirugía en sí y la anestesia.
ía de las mujeres y los bebés están bien después de una cesárea. Pero la cesárea es una operación mayor con riesgos relacionados con la cirugía en sí y la anestesia.
Cuando a una mujer se le realiza una cesárea, los beneficios de la cirugía deben sobrepasar los riesgos.
El riesgo del parto prematuro casi a términoLos partos por cesárea contribuyen al número creciente de bebés que nacen “prematuros casi a término”, entre las semanas 34 y 36 de embarazo. Mientras que estos bebés son considerados generalmente sanos, corren un riesgo mayor de tener problemas de salud que los bebés que nacen a término.
Los pulmones y el cerebro de un bebé maduran tarde en el embarazo. En comparación con un bebé a término, un bebé que nace entre las semanas 34 y 36 de gestación tiene más probabilidades de tener problemas con:
La respiración
Al comer
Controlar la temperatura
La ictericia
Puede ser difícil determinar la fecha de concepción de su bebé. Fallar por una o dos semanas puede resultar en un nacimiento prematuro. Esto puede afectar la salud de su bebé. Tenga esto en mente al hacer cita para una cesárea.
Otros riesgos para el bebé
Anestesia: Algunos bebés se ven afectados por los medicamentos que se le administran a la madre para la anestesia durante la cirugía. Estos medicamentos adormecen a la mujer para que ella no sienta dolor. Pero también pueden ocasionar somnolencia o inactividad en el bebé.
Problemas respiratorios: Aunque nazcan a término, los bebé que nacen por una cesárea tienen más probabilidades de tener dificultades para respirar que los bebés que nacen por la vagina.
La lactanciaLas mujeres que tienen partos por cesáreas tienen menos probabilidades de lactar o amamantar a sus bebés que las mujeres que tienen partos vaginales. Estas mujeres pueden sentirse incómodas después de la cirugía o pasar menos tiempo con el bebé en el hospital. Si usted está planeando tener una cesárea y desea lactar a su bebé, hable con su médico o profesional de salud para averiguar lo que se puede hacer para ayudar a que usted y su bebé comiencen la lactancia tan pronto como sea posible.
Los riesgos para la madreAlgunas mujeres pueden sufrir una o más de las siguientes complicaciones después de una cesárea:
Infección en la incisión, el útero u otros órganos pélvicos cercanos
Sangrado abundante que puede dar lugar a una transfusión de sangre
Lesiones en la vejiga o intestinos
Coágulos en las piernas, órganos pélvicos o pulmones
Reacciones a los medicamentos o a la anestesia (medicamentos que la adormecen para no sentir el dolor)
Un número pequeño de mujeres que tienen partos por cesárea muere. La muerte, aunque no es común la muerte de la madre, es más probable que suceda en un parto por cesárea que en un parto vaginal.
Una mujer que ha tenido un parto por cesárea y desea quedar embarazada de nuevo corre un riesgo mayor de: 
Placenta previa: Placenta baja que cubre parte o toda la parte interna de la abertura del cuello uterino.
Placenta accreta: Placenta que se fija con demasiada profundidad y firmeza en la pared del útero.
Ambas condiciones pueden causar sangrado grave durante el parto y alumbramiento, poniendo en peligro la salud de la madre y el bebé. El riesgo aumenta con el número de embarazos.
Tomando decisionesCada embarazo es diferente. Si usted está considerando planear un parto por cesárea por razones médicas o está interesada en preguntar si su bebé puede nacer por una cesárea,
Los factores decisivos para que una mujer deba tener un parto por cesárea son:
El bebé esta en posición de "nálgas" o “breech” en ingles (con los pies o los glúteos cercanos al canal de nacimiento) o “transversalmente” en la matriz, aunque algunos bebés pueden ser volteados antes de que comience el parto o venir al mundo con un parto vaginal utilizando fórceps o anestesia.
El bebé tiene ciertos problemas de nacimiento, (como por ejemplo, espina bífida).
La madre tiene problemas con la placenta, como es el caso de “placenta previa” (cuando la placenta está ubicada demasiado baja en el útero y cubre la matriz).
La madre tiene una condición médica que podría complicar su vida o la del bebé con un nacimiento vaginal (por ejemplo SIDA (HIV) o una caso activo de herpes genital).
Parto en el agua

Hay muchas mujeres que buscan alternativas al parto tradicional a la hora de traer un bebé al mundo.
Es una opción para las madres que prefieren un método más natural. En lugar del clásico quirófano, eligen un entorno más íntimo y confortable, en el que sienten que controlan más la situación.
Una vez que empiezan las contracciones, la mujer se sumerge en una bañera-piscina especial con 10 cm. de agua filtrada o potable a unos 37 grados de temperatura.
El medio acuático es muy placentero para la madre debido a que el agua templada relaja los músculos y estimula la producción de endorfinas, disminuyendo la sensación de dolor.
Además, acelera la fase de dilatación y reduce las episiotomías al ablandar los tejidos perineales.
Algunos expertos aseguran que la posición vertical que se da en el parto acuático, la misma que se adoptaba antiguamente, facilita la expulsión del bebé gracias a que el peso del bebé hace más presión por acción de la fuerza de gravedad.En cuanto al bebé, el parto acuático supone una forma menos traumática de venir al mundo. Permite su transición del líquido amniótico, en el que estuvo durante nueve meses, a otro medio acuoso. Mantiene también el mismo calor corporal, pasando de los 37 grados dentro de la madre a la misma temperatura en el agua.
Breve reseña histórica
Hay pocas evidencias concretas de que las culturas antiguas practicaran partos en agua, existen leyendas que refieren que los egipcios daban a luz en el agua a ciertos bebes selectos que mas tarde se convertían en sacerdotes o sacerdotisas. Se dice que los antiguos súbditos del Rey Minos en la Isla de Creta usaban un templo sagrado para los partos en agua, los frescos encontrados en sus ruinas hablan de esa conexión de los humanos y el agua. Los indios chumash de la costa central de California relatan historias de cómo sus mujeres solían acercarse a la playa a hacer su trabajo de parto en aguas poco profundas y no era raro ver aparecer delfines que las acompañaban hasta que el bebe naciera.
El primer parto en agua registrado en la modernidad tuvo lugar en Francia en 1803, este se debió a que esta mujer después de 48 horas de trabajo de parto buscó en el agua caliente de una tina alivio y poco después nació su bebé dentro del agua: No es hasta 1960 que llegan noticias del trabajo de Igor Charcovsky, científico Ruso quien como dato importante tuvo una hija prematura a la cual colocó en una tina de agua caliente durante varias semanas arguyendo que no tendría que luchar contra la gravedad y por tanto no gastaría tanta energía en sobrevivir, su hija sobrevivió y el siguió experimentando con agua, recién nacidos y los efectos de la gravedad. En esta misma época el Dr. Frederick Leboyer introduce el concepto del baño caliente para el bebé después del parto como una forma de retornarle el placer del mundo fluido que acababa de dejar y de hacer menos violento su llegada a la vida. Fue Michel Odent en Pithiviers Francia en 1970 el primer médico que reconoció los beneficios del agua caliente para la labor y el parto, encuentra que esta es una forma, una opción eficiente y fácil de reducir o eliminar el uso de fármacos y de intervenciones , su objetivo principal fue asistir a cada mujer que daba a luz a su propio modo y bajos sus propios instintos convirtiendo el nacimiento en una vivencia emocional y física intensamente gratificante. En 1984 el Libro del Dr Odent Nacimiento renacido es publicado en los Estados Unidos y en 1985 el Dr Michael Rosenthal abre su Centro de Alumbramiento Familiar en California cambiando su práctica tradicional en obstetricia por un tipo de atención no intervensionista aportando un ambiente que apoya la libertad de elección de la mujer en la forma de dar a luz y permitiendo la participación familiar. Es Bárbara Harper en Estados Unidos considerada como una visionaria que ha contribuido a la institucionalización del parto en agua creando un protocolo para la atención del mismo el cual se ha implantado en mas de 140 hospitales.. esta respetuosa opción para nacimientos la toman Australia, Austria Alemania Bélgica España Noruega Suiza Suecia Holanda Inglaterra Israel Canadá Brasil Argentina Chile México entre otros países.
Ventajas para el bebé
El descenso del bebé por el canal de parto se hace suave, en un canal blando sin presión por oxitócicos que alteran el gradiente natural de contracción y por ende el ritmo oxigenatorio y cardíaco del bebé.
El bebé que está habituado a la inmersión en el liquido amniótico sale y entra directamente en contacto con un medio que
 le resulta familiar de forma no violenta.
le resulta familiar de forma no violenta.La primera extensión de brazos piernas y tronco lo hace en un medio cálido, blando y placentero.
Mantiene la apnea igual que en la vida intrauterina, el encuentro con el aire, la respiración aérea, la luz y los ruidos es lento y puede resolver los cambios suavizando el trauma del nacimiento
Una vez que sale el cuerpo en cuestión de segundos se coloca al bebé sobre el vientre de su madre, ella le da un suave masaje , los dos en el agua echan a andar su instinto de apego, mientras el cordón sigue latiendo y suministrando oxigeno al bebé hasta que empiece a respirar por sí mismo. Cuando el recién nacido se encuentra en un ambiente mas frío, comienza a respirar con ligeros gemidos y al colapsarse el cordón rompe a llorar e inicia una respiración rítmica, hasta ese momento y no antes debe cortarse el cordón
Estos bebés nacen serenos, tienen mejor desarrollo de la fuerza muscular, menor irritabilidad menor incidencia de enfermedades durante el primer año de vida que se relacionan con estrés y disminución de las defensas, en esto último tiene que ver también que una madre que pare de esta manera respeta el ciclo natural de la maternidad amamantando a su bebé generalmente durante el primer año de vida.
En estos nacimientos el padre también se beneficia enormemente ya que en principio es respetado como el otro protagonista de lo que esta sucediendo, el nacimiento del hijo de ambos, jamás se le margina por el contrario el participa como el proveedor principal de afecto, de establecer el ambiente propicio, de la toma de decisiones en conjunto y de contactarse física emocional y espiritualmente con su pareja, su hijo y su nueva familia.
¿Cómo
 respira el bebé? Igual que antes de nacer, a través de la placenta mediante el cordón umbilical; cuando el bebé está dentro del agua no puede empezar a respirar, no es sino hasta que su piel entra en contacto con el aire que comienza el complejo proceso fisiológico que provoca la primera respiración, se cree que el cambio de presión y de temperatura disparen este mecanismo.
respira el bebé? Igual que antes de nacer, a través de la placenta mediante el cordón umbilical; cuando el bebé está dentro del agua no puede empezar a respirar, no es sino hasta que su piel entra en contacto con el aire que comienza el complejo proceso fisiológico que provoca la primera respiración, se cree que el cambio de presión y de temperatura disparen este mecanismo.¿Se pueden adquirir infecciones dentro del agua? La única precaución que hay que tomar es que el agua esté limpia. Durante la labor todo se mueve hacia abajo y hacia fuera, no tiene sentido que las bacterias en el agua suban al útero, de hecho la concentración de bacterias que están dentro y alrededor de la vagina se diluyen en el agua disminuyendo la posibilidad de infección.
¿Cómo se manejan las emergencias dentro del agua ? Igual que en cualquier parto, la partera y el medico siguen de cerca el proceso y progreso del parto. Hemos tenido casos donde no progresa la dilatación y se sospecha de una desproporción, se sale del agua y se practica una cesárea si esa es la indicación del médico. El médico utiliza su propio juicio y nivel de experiencia para guiar durante la labor y el parto.
Parto en el Agua o Parto Acuático.

El agua es un medio amigable.Te hace sentir bien, te relaja.Estar en la pileta de natación es como estar flotando en una nube.La práctica acuática se centra en ejercicios de tonificación suaves, especialmente para el piso pelviano, el estómago y la espalda. Además de estos ejercicios se practica un período de relajación. Es importante que estos cursos sean dados por profesores entrenados en clases prenatales y por supuesto que las piletas en la cual se realizan estén en óptimas condiciones de higiene.
Usos de el Agua.
El agua ha sido siempre un símbolo de maternidad y fertilidad: la vida comenzó en el océano y nuestro hábitat natural durante los meses de gestación es el líquido amniótico. Por ello ya en los años 70, el Dr. Michel Odent, en Francia, dio a conocer a los científicos y mujeres los beneficios del agua en el parto..
¿Có
 mo se lleva a cabo?
mo se lleva a cabo?Según un informe de la Maternidad Acuario, de España, el agua caliente, durante el parto, reduce la producción de adrenalina, hormona que endurece el cuello del útero y retrasa la dilatación. Es por ello que el agua, entonces, acorta el período de dilatación. Además contrarresta la fuerza de la gravedad y reduce la estimulación sensorial, aumentando la producción de endorfinas, hormonas cerebrales que disminuyen la sensación de dolor y hacen olvidar el paso del tiempo. También relaja los músculos.
El nacimiento en el agua.
CUÁLES SON LOS RIESGOS DEL PARTO EN EL AGUA?
El parto en el agua no representa ningún riesgo adicional para la madre y el hijo. Es importante destacar que el parto acuático debe ser atendido por un especialista, aún en embarazadas de bajo riesgo.
¿A QUE MUJERES NO SE RECOMIENDA EL PARTO EN EL AGUA?
A todas aquellas con antecedentes de diabetes mellitus, hipertensión arterial, cardiopatías, metrorragias del tercer trimestre, desproporción fetopélvica y, en general, cuando el Obstetra tratante no lo aconseje.
¿SE PUEDEN ADQUIRIR INFECCIONES DENTRO DEL AGUA?
La única precaución que hay que tomar es que el agua este limpia, durante la labor todo se mueve hacia abajo y hacia fuera, no tiene sentido que las bacterias en el agua suban al útero, de hecho la concentración de bacterias que están dentro y alrededor de la vagina se diluyen en el agua disminuyendo la posibilidad de infección.
¿QUÉ SE NECESITA PARA EL PARTO EN EL AGUA?
No se necesita alquilar una costosa piscina. Sólo se necesita una bañera llenada de agua limpia y templada. Es importante que el agua esté templada (ni fría ni demasiado caliente). Y los más importante es que usted lo quiera hacer.
¿A QUÉ TEMPERATURA DEBE ESTAR EL AGUA PARA UN PARTO ACUÁTICO?
La temperatura del agua, tanto en la tina para parto acuático domiciliario como en el sillón acuático para el parto institucional, tiene que ser de 36º / 37º C, no en forma caprichosa, sino para lograr la misma temperatura del líquido amniótico, siendo en definitiva la temperatura corporal.Es importante destacar que en el parto acuático no sólo la temperatura del agua juega un rol protagónico para el recién nacido, sino también la ingravidez, la luz y el sonido.
¿CUÁL ES LA POSICIÓN IDEAL PARA ESTAR EN LA BAÑERA DURANTE EL TRABAJO DE PARTO?
Lo mejor es dejar que la madre adopte en el agua la postura que se sienta mejor, es más, durante el trabajo de parto puede entrar o salir del agua cuantas veces ella lo considere oportuno. Toda paciente que desea parto en agua es sugerible que tome cursos psicoprofilácticos que se dan en diferentes centros.